- MR 転職【MR BiZ】HOME>
- お役立ちコンテンツ>
- KOLインタビュー>
- 「地域包括ケアシステム」とサッカー型の多職種連携
「地域包括ケアシステム」とサッカー型の多職種連携
武藤 正樹 先生
- 国際医療福祉大学大学院教授 医療福祉経営学
住み慣れた地域で医療・介護サービスを一貫して受ける
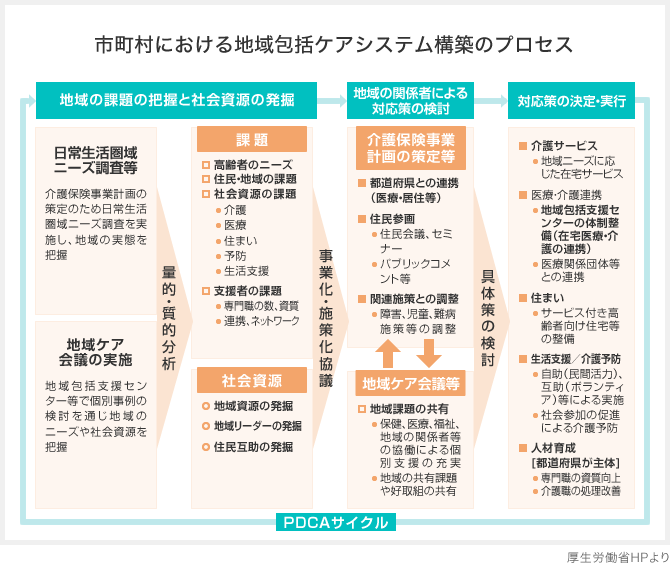
2014年6月に医療・介護一括法が成立しましたが、その中で最も重要な課題が地域包括ケアシステムの構築です。人口で1万人単位、中学校の学区相当の単位で地域包括ケアシステムを全国に1万カ所つくっていく計画が立てられています。団塊世代全員が後期高齢者となる2025年へ向けて政策を進めていくということです。
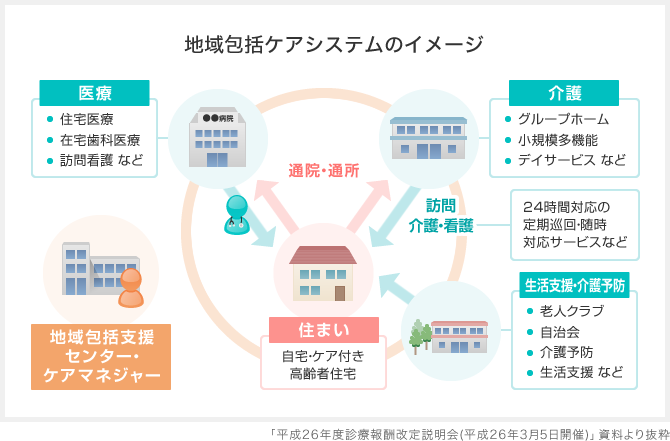
住民にとって最大の利益は、要介護になっても住み慣れた地域で、一連の医療・介護のサービスを切れ目なく受けられるということです。その実現のためには、これからさまざまなインフラやサービスの整備を行っていかなくてはなりません。医療職と介護職のチームが総動員で行う大仕事になります。
地域包括ケアシステムは、街づくりの一貫として捉えることが重要です。自治体は公団や電鉄会社など地域開発ができるディベロッパーと組んで、住民が活用しやすいシステムをつくりあげていくことが必要です。街の再開発プログラムでは、地域包括支援センター、病院、診療所、薬局、訪問看護ステーションなど、地域包括ケアに必要な施設のすべてをコンパクトに集約することが求められるでしょう。
地域に出る看護師の数が足りない
地域包括ケアシステムでは多職種の連携が最重要課題となっています。医師に関しては最近になってようやく若手が在宅医療や往診に目を向けるようになりました。在宅療養支援診療所など、24時間対応で訪問診療を専門に担おうとする医師が特に都市部で増えてきました。
いま一番困っているのは看護師の不足です。全国に7700カ所の訪問看護ステーションがありますが、この数では需要を満たすことができません。そのため定期巡回・随時対応サービスという、深夜でも早朝でも訪問看護師が対応する新規サービスがなかなか普及しません。また、小規模多機能型居宅介護サービスも訪問看護師の数が少ないために伸び悩んでいます。全国で働いている150万人の看護師のうち、地域で働いている人はわずか3万人です。どのようにして看護師を病院から地域へシフトさせるかが課題となっています。
野球型ではなくサッカー型の多職種連携を
さらなる課題は54,000軒の保険薬局に15万人の薬剤師が働いていますが、みな調剤室に籠ってしまってなかなか地域に出て行こうとしないことです。これからは薬剤師が出前をするように、患者さんの自宅へ薬を届けることが求められるようになってきます。ついでに血圧を測ったりするなど、ちょっとした身体所見を取ったりすることも期待されています。
医師が往診に行くと、家族からよく聞かれるのは栄養問題です。半固形食などの食事形態、糖尿病の食事管理、嚥下の問題など、在宅では栄養や食事の悩みがわりと多くて、栄養士の仕事が非常に重要となります。栄養士というと病院の管理栄養士ばかりが想像されがちですが、地域に栄養サービスの拠点をつくってそこに常駐したり、あるいは診療所に勤務していてすぐ地域へ出られる栄養士が必要です。
在宅患者には訪問リハが大変有効ですので、理学療法士や作業療法士もすごく重要です。もちろんケアマネージャー、ケースワーカー、ヘルパーといった職種も大変重要です。これらのすべての職種がチームを組んで連携しなくてはいけません。
これまでの病院医療は医師を頂点としたピラミッド型の組織でしたが、在宅医療ではそのようなシステムでは成り立ちません。スポーツにたとえると、病院は野球型です。各自の役割が皆決まっていて、ピッチャーが突然キャッチャーになったりはしません。ところが在宅になると、医療・介護従事者はサッカー型のチームにならざるをえません。自分の足元に来たボールは自分が処理しなくてはいけない。患者さんの一番身近にいる人に一番働いてもらわなくてはいけない。そこでは職権の領域侵犯などと言っていられる余裕はありません。看護師も薬剤師も、医師と事前に定められた了解のルールの中で、患者さんのためなら誰がかが必要な医療行為を行ってもいいよという、そういう形のチーム連携が必要なのです。
月に2回ほどしか訪問しない医師よりも、普段から患者さんの身近にいるヘルパー、ケアマネ、訪問看護師たちこそ、在宅医療・介護の主役です。イニシアチブを持つのはまさに患者さんに寄り添っている人たちなのです。
複眼的に見られる人材を育成する
そこで課題となるのが医療と介護の間の相互理解とスムーズな連携です。
医師・看護師は医療職であり、いっぽう介護は福祉介護職ですので、教育のバックグランドは全く異なります。医療職はどちらかというとバリバリの理科系で、介護職は文科系です。文化も違えば言葉も違う。同じことを言われても異なる解釈をするような事態が生じます。そこでわれわれ日本医療マネジメント学会では、医療と介護の連携をスムーズにするため、「医療福祉連携士」という学会認定の資格を作り、両職の相互乗り入れを図っています。医療職には介護の勉強をしてもらい、介護職には医療の勉強をしてもらって資格認定を行い、有能な人材を育成する試みです。薬剤師でケアマネの資格を持っているとか、そういった複眼的に物事がみられる人材が必要なのです。
ほぼ在宅、ときどき入院
地域包括ケアシステムの目的の1つは、医療費の削減です。「ほぼ在宅、ときどき入院」というコンセプトですので、長期入院よりはだいぶ安くなります。「在宅なんてとんでもない。高齢者に必要なのは施設だ。特養とか療養病院とかに入るのが家族にとっても本人にとっても幸せだ」と考える人もたくさんいると思いますが、患者アンケート調査では「最期は在宅で」と望む人が多いのも事実です。
オランダとかデンマークで地域包括ケアシステムに似たシステムの成功事例がありますが、日本のように人口の多い国でこれだけ高齢者が増える超高齢社会は有史以来初めてですので、外国の例はあまり参考になりません。これから日本は高齢化社会における壮大な実験を行うわけです。団塊世代800万人という巨大人口が高齢化すると同時に、それを支える若年層が減っています。従来の発想ではとても追いつきませんので、皆で英知を出し合う必要があります。
地域包括ケアモデルがもし仮に成功したら、これは中国や韓国など次に高齢化する国々へインフラ輸出することのできる貴重な財産となるでしょう。
MRはどんな役割を担うか
地域包括ケアシステムが進む中でMRはどのような役割を担えるのでしょうか。長期収載品ばかりを抱えている中堅メーカーは、いまどんどんMRの人数を減らしています。こんなに急速にジェネリックが普及するとは誰も思わなかったでしょう。私が所属する日本ジェネリック医薬品学会では「2080運動」を推進しています。2020年までに特許切れ医薬品の80%をジェネリックにしよう、という運動です。さて、そうなるとMRの仕事はどうなるのでしょうか。
かつては医師にとってMRは重要な医薬品の情報源でした。しかしいまや、何でもネットで調べられる時代になっています。たとえ新薬でも、添付文書やパンフレットを持参して一般的な説明をされても意味がありません。個別の医師の個別の患者の臨床課題に即した形で情報提供しなければ、MRの存在価値はなくなるでしょう。この患者さんの場合はどうするかと、医師が抱えている個別の臨床テーマに応えられるようなMRになるべきです。
もう1つは、MRも地域包括ケアシステムのサッカーチームの一員になる道があります。
エリア内の地域包括ケアシステムを潤滑に機能させるための地域包括ケアシステム促進活動を行う仕事です。新たな制度の内容やエリア内の運用状況といった情報を、医師以外の職種にも届けていくことが大事になってくるかもしれません。
地域包括ケアシステムが進むと、病院から病院や診療所へというこれまでの処方箋の流れも変わっていくでしょう。病院・診療所から特養、老健、老人ホーム、サービスつき高齢者向け住宅や、自宅へと薬の流れも大きく変わっていきます。またそこで使われる薬もジェネリック医薬品を始めとして、大きく変わっていくでしょう。
もちろんこれまで通り新薬開発に関する製薬会社の重要性は変わりませんが、それ以上に医療や介護を取り巻く状況が、団塊世代が後期高齢者となる2025年へ向けて、大きく変わるのです。これまでの世界が変わり、またその中で活躍する医療・介護従事者の役割も大きく変わります。2025年まであと10年を切りました。こうした中で、MRだけが、10年後に何も変わらなくても済むと思う人は誰もいないでしょう。
「良い新薬や良い条件に巡り会ったら転職したい」というMRのホンネをサポートするために、MRが必要とする情報を一度に収集・比較できるサイト。サービスは全て無料。
主要製薬メーカーのパイプライン・詳しい企業情報を閲覧できるだけでなく、転職情報ももちろんチェック可能。ピックアップした製薬メーカーで欠員募集や求人採用が出た際は、自動でお知らせを受けることができます。
さらに、応募したい仕事があった場合には、勤務地エリア、給与(日当・年収)、専門領域といった希望条件を転職に精通したコンサルタントが交渉。好条件での入社に導きます。